鼻咽癌
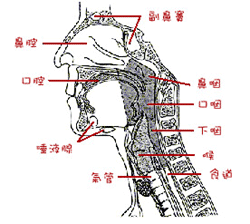
鼻咽癌,乃中國人特有之癌症。根據統計,男性每十萬人每年罹患鼻咽癌的人數在台灣是 7.7人、美國0.63人、日本0.27人。即使移居美國的第二代中國人也比 當地白人罹患率多7倍。一般而言,男性比女性易患鼻咽癌,其比例約3比1。國內最近之統計,每年約有1200人左右發病,鼻咽癌佔男性十大癌症之第七位。由於鼻咽癌之好發年齡在40至50歲之壯年期,易對社會、經濟、勞力及家庭造成重大衝擊。鼻咽癌發生之原因乃多重因素所構成,經研究結果約有三項,即遺傳因子、EB病毒感染、環境因素 (小時候多食用醃漬食物或鹹魚、工作環境之空氣污染及久而多的吸菸者)。鼻咽癌之常見症狀可略分為六項:頸部腫塊、單側之聽力障礙或閉塞感、痰中帶血絲或鼻涕中含血、一邊之鼻塞或鼻涕增多、頭痛和臉麻或遠看東西糢糊。 有上述一項或多項症狀之病人,應趕快找耳鼻喉科醫師診察,耳鼻喉科醫師可用常規之鼻後鏡或鼻咽內視鏡觀察鼻咽部。其診斷需要經活體切片作病理檢查才能確定。診斷確立之後,需要先行判定其臨床分期,其中包括耳鼻喉科之常規理學檢查、腦神經理學檢查、肺部X光、肝臟超音波、全身骨骼同位素掃瞄、頭頸部之電腦斷層掃瞄攝影或磁振造影檢查等。臨床分期確立以後,才施行治療。 鼻咽癌之治療主賴放射治療,早期 (第一、二期) 單用放射治療之結果就很好,但晚期 (第三、四期) 或復發之病人可能需要併用化學及手術治療。經正規治療之結果,全部病人五年之存活率約有60%,早期病人可高達80%以上,而晚期病人也有30%以上。除了少數病人在治療開始就有遠端轉移其病情較難控制之外,鼻咽癌並不是絕症,是一種可以控制及治癒的癌症。經正規方式治療以後,病人多數能夠恢復,而回去工作。台灣鼻咽癌之早期診斷率以及治療成績,如今在世界上是相當突出而有名的。治療後,少數病人可能復發,所以定期追蹤檢查是必要的。 鼻咽癌之症狀 鼻咽部位於鼻腔後方與口咽上方 (即軟 後上方,無法直接目視 ),經由後鼻孔與前面鼻腔相通,經由側壁之耳咽管與中耳腔相通。鼻咽部經由豐富之淋巴管與咽後淋巴結及其他頸部淋巴結相通,鼻咽癌之臨床表現與這些解剖學特性相當有關。 鼻咽癌常見之症狀如下: 頸部腫塊 約有百分之七十至八十之病患在確立診斷時已有頸部腫塊,這是因為鼻咽部具有豐富的淋巴管道,癌細胞很容易經由這些淋巴管轉移到頸部淋巴結或全身其他各處,如骨骼、肺臟、肝臟等。 鼻涕或痰帶血絲 鼻咽腫瘤表面潰爛出血導致鼻涕或痰 (尤其是由鼻部倒吸的痰) 帶血絲,經由前鼻孔大量流鼻血的現象其實並不多見。 鼻部症狀 鼻 部症狀包括鼻塞、膿鼻涕、惡臭分泌物等,主要是由於鼻咽腫瘤堵塞鼻孔、鼻腔或因腫瘤潰爛而產生。 耳部症狀 耳部症狀主要是因為耳咽管功能受損所產生,耳咽管具有平衡中耳腔壓力的功能,比如登山或搭飛機時會有耳部悶塞的感覺,經由吞口水、打哈欠等動作來打開耳咽管平衡中耳腔壓力,便會讓我們有豁然開朗的感受。因此,當鼻咽癌腫瘤侵犯耳咽管時,就會產生耳塞、耳鳴、中耳積液、聽力障礙等症狀。 頭痛 鼻咽部位於頭顱中央,與鼻竇、顱腔相隔,當鼻咽癌腫瘤侵犯到鼻竇、腦膜或顱腔時,便會造成頭痛現象,此種頭痛通常是單側性。 腦神經症狀 鼻咽部位於頭顱中央,隔著堅硬的顱底骨與顱腔隔開。但在鼻咽部周圍有血管與神經通道,鼻咽癌腫瘤細胞常沿著這些孔道侵犯到顱腔內,造成上述之頭痛現象,或甚至侵犯腦神經引起其功能障礙。如第五腦神經 (三叉神經) 受損,便會造成臉部皮膚感覺麻木;如第六腦神經 (外展神經) 受損,便會造成眼球運動障礙而產生複視現象。其他舌下神經、迷走神經障礙,則會造成吞嚥困難或聲音沙啞的症狀。 因此,有上述症狀之病人,就必須作鼻咽部檢查,以確定是否罹患鼻咽癌。由於鼻咽部之特殊解剖位置,無法直接目視,需借助鼻後鏡或鼻咽內視鏡才能檢查。鼻後鏡檢查是利用壓舌板壓住受檢者舌部,再將一小鏡子放置於口咽部深處,檢查者利用燈光與頭鏡來檢視鼻咽部。而鼻咽內視鏡是一種特殊的光學儀器,直接由前鼻孔放入,經過鼻腔直接檢視鼻咽部。鼻咽內視鏡可分為軟式或硬式,前者較舒適,而後者則較方便做鼻咽切片。 臨床上檢測血清抗 EB病毒抗體有診斷及追蹤參考價值,抗體效價高低可作為參考,但確立鼻咽癌的診斷仍必須依靠鼻咽切片的病理檢查。 鼻咽切片通常採用局部麻醉方式,經由鼻部夾下懷疑的組織送病理檢查,如腫瘤很小或位置特殊時,最好在鼻咽內視鏡監視下操作,必要時需要重複切片才能得到診斷。鼻咽切片是診斷鼻咽癌必要之檢查,通常不太疼痛或出血,也不會造成癌細胞擴散或轉移。 鼻咽癌之診斷 有效的治療,來自於正確的治療方針,而方針的選擇,卻有賴於確實可靠的診斷與病灶範圍的認定。在解剖上,鼻咽是一個醫師不容易用肉眼直接查看或用手觸診的結構。因此,臨床上對鼻咽癌的診斷,須依靠鼻後鏡或鼻咽內視鏡與醫學影像的幫忙。用鼻後鏡或鼻咽內視鏡檢查鼻咽,好比是用潛望鏡直接伸入屋內查看牆上的表面是否有異常,而牆壁本身的結構及牆壁以外,則有賴醫學影像檢查,否則無法一探究竟。電腦斷層掃瞄攝影 (computer tomography,簡稱CT) 及磁振造影 (magnetic resonance imaging,簡稱MRI),是目前普遍使用於鼻咽癌診斷的醫學造影術。 CT及MRI可提供各種切面的數位化影像,呈現鼻咽部內的結構與病灶。如能仔細地選用造影參數,配合醫師的審慎判讀,就現階段的醫療水準而言,對於鼻咽癌的診斷與擴散範圍的認定,CT與MRI兩者各見優劣。CT對骨質解析度較高,MRI對軟組織解析度較優;值得一提的是,CT與MRI的檢查均需注射對比劑。儘管產生對比的原理不同,但兩者對比劑皆需由靜脈給藥,再經由血液循環將對比劑帶至病灶處,藉以突顯病灶與鄰近正常組織間的對比度,以增加病灶的偵測敏感度與準確度。除了呈現鼻咽癌在鼻咽處的腫瘤大小外,CT及MRI可幫助確認腫瘤的擴散情況,如鼻腔、鼻竇、鼻咽旁、顳下窩、頸動脈鞘、脊椎及脊椎周圍肌肉群、口咽、顱底及顱內等。 這些部位是否有腫瘤的侵犯,會直接影響治療方針的決定與治療的效果;除了原發癌及直接侵犯鄰近結構的評估外,影像檢查對癌轉移的診斷更是不可或缺,如頸部淋巴結、肺部與胸廓、肝臟、脊椎與骨骼系統等器官轉移的診斷,必須依靠X光檢查、CT、MRI、超音波及核子醫學等造影技術,才可能評估轉移的有無與範圍。對於經過治療後的鼻咽癌病患的療效評估,除了臨床上及實驗室各項檢查外,影像的追蹤檢查也是重要的步驟。這些追蹤檢查除評估治療效果之外,也可偵測是否有腫瘤復發或遠端轉移。 鼻咽癌之治療 第一期及第二期 鼻咽癌是屬於較為放射敏感的腫瘤,體外放射治療是治癒性的治療方式,也是目前的標準治療。最常使用的機器為直線加速器或鈷六十治療機。放射治療的範圍包括鼻咽部、附近組織及頸部淋巴區。放射治療劑量約 70 Gy,每天1.8 ~ 2.0 Gy,連續治療7至8週。五年存活率約72 ~ 86%。 合併放射治療及化學治療,是否可以進一步提升第二期病人存活率則尚待研究。對於早期鼻咽癌,除了體外放射治療再加上鼻咽腔內近接治療,是否增加局部控制率仍有待進一步的臨床研究。由於可能的副作用,施行前必須判斷其利害得失。 一般而言,急性的放射治療副作用是相當常見的,如中度的口咽黏膜炎、咽喉疼痛、輕度到中度的皮膚炎等,皆能在治療完成數週內恢復。而持續較久的亞急性副作用,如口乾、頸肌肉纖維化及中耳炎等,則時有發生,但不嚴重。至於嚴重的晚期副作用,如軟組織壞死、骨骼壞死、局部腦組織或脊髓受損,則較少發生。 第三期及第四期 (無遠端轉移) 體外放射治療劑量約 70 ~ 74 Gy,每天1.8 ~ 2.0 Gy,治療7至8週。單獨放射治療之存活率約30 ~ 50%,第三期比第四期較好。局部復發與遠端轉移是治療失敗的主因,因此合併放射治療及化學治療以提高治癒率,是目前國內各大醫學中心的重要研究方向。 化學治療可能有助於鼻咽癌病人,給予的時機及種類包括: (1) 放射治療後之輔助化學治療 (adjuvant chemo-therapy),(2) 放射治療前之引導化學治療 (induction chemo-therapy),(3) 放射治療併行化學治療 (concomitant chemo-therapy)。目前應以那一種方式合併治療,尚未有確切的定論。 部份晚期鼻咽癌病人,可考慮使用一天兩次或多次之放射治療 (hyperfractionated radiotherapy),可提高放射治療之劑量,並減少神經組織之延遲性傷害。其局部控制的效果是否優於一天單次之治療,目前亦無定論。 少數的病人在治療後 2至3個月仍可摸到殘餘之頸部腫塊,此時可考慮進一步治療或觀察。 口腔衛生之維護和保健 由於放射治療之範圍常包括唾液腺,所以治療後唾液 (口水) 之分泌減少,口乾是無法避免之副作用。口乾會增加蛀牙之發生,彼時牙齒治療效果不好,難度增加,因此放射治療前宜會診牙科醫師,有些病人甚至需要拔牙,才能達到口腔衛生保健之要求,這方面有賴牙科醫師提供專業之診療服務。 鼻咽癌之治療遠處轉移之治療 遠處轉移較常見的位置包括骨骼、肺臟及肝臟。骨骼轉移可能是單一或多發,可能無症狀或是有疼痛的症狀。治療方法視個別情況而定,包括放射治療、化學治療。若有骨折或導致脊髓壓迫的危險時,則可考慮加做手術治療。 肺臟、肝臟轉移也可能單一或是多發。肺臟轉移初期無症狀,嚴重時會咳嗽、咳血、呼吸困難。肝臟轉移初期無症狀,嚴重時會右上腹部疼痛或可摸到腫塊,甚至導致肝機能衰竭。通常發生內臟轉移時,一般以化學治療為主,部分的病人於化學治療後可有長期緩解之機會。較常使用藥物有 5FU、cisplatin、anthracyclines、mitomycin C等。依臨床狀況及權衡其副作用,如血球降低、粘膜發炎、聽力或腎臟功能的影響等,可給予單一或複方化學治療,複方化學治療之緩解率約為50%。新的藥物如gemcitabine、paclitaxel,目前仍在臨床試驗中。 在特殊情況下,較局部的病灶可考慮接受放射治療或手術治療。 鼻咽癌局部復發之治療 放射線照射是治療鼻咽癌的主要方法,效果良好,但與所有癌症治療一樣,仍不免有少數復發的現象。局部復發的鼻咽癌,再度體外放射治療國內仍然約有 15 ~ 35%的五年存活率,但是第二次的放射治療很可能造成較嚴重的放射線傷害,因此病人需與主治醫師詳細討論。 鼻咽部復發的鼻咽癌,可考慮作顱底手術切除,有機會可完全切除,或考慮合併化學治療。大致而言,傷口因放射線照射過癒合較慢,且顱底手術相當繁複,術前需與主治醫師詳細討論。頸部殘留腫塊或復發,則施行頸部廓清術或放射治療。總之,及早發現鼻咽癌復發,施以適當治療,病人較有第二次治癒的機會。 鼻咽癌之追蹤 鼻咽癌病人完成治療後,宜定期追蹤。腫瘤復發的病人約有 80%是在兩年內發生,此後逐年遞減,超過五年以後,疾病復發的機會低於5%。所以,前兩年追蹤回診應該較為密集,一般建議一到三個月回診一次。兩年以後,約三到六個月回診一次。在兩次約診之間,如有不適,則應儘速回診。 鼻咽癌經治療後容易復發的部位和治療前癌病散佈情況有關,主要包括鼻咽本身和其鄰近組織、頸部淋巴結、骨骼、肺臟及肝臟等。因此,病人追蹤檢查應以上述部位為重點,除常規身體理學檢查外,鼻後鏡或鼻咽內視鏡、血液檢驗、 EB病毒抗體之檢測、胸部X光常被列為例行檢查。特殊影像學檢查,如電腦斷層掃瞄攝影、磁振造影檢查、骨骼同位素掃瞄或肝臟超音波檢查,一般需配合臨床需要來安排。大致而言,治療完成時間愈久,檢查密集度和檢查項目就愈少。 |